- 10月 8, 2025
- 11月 9, 2025
息切れや咳、それは年のせいじゃない? 喫煙者は要注意!― COPD(慢性閉塞性肺疾患)とは|京都市伏見区辻医院が解説
最近、階段を上ると息が切れる、朝の咳やたんが増えたと感じることはありませんか?
それを「年のせい」「運動不足」と思っている方も多いかもしれません。
しかし、その症状の裏にCOPD(慢性閉塞性肺疾患)という病気が隠れていることがあります。
COPDは、主にたばこや煙、粉じんなどの影響で肺の中の空気の通り道が狭くなり、
少しずつ息が吐きにくくなる病気です。
放っておくと日常生活に支障が出るだけでなく、命に関わることもあります。
でも、早く見つけて正しく治療を始めれば、
息切れを軽くし、悪化(増悪)を防ぐことができます。
今回は、COPDとはどんな病気か、どうやって見つけるのか、何をすればいいのかを分かりやすく解説します。
COPD(慢性閉塞性肺疾患)ってなに?
- 息の通り道(気道)が細くなって、息がはきにくくなる病気です。
- 主な症状は息切れ・咳・たん。ゆっくり進むことが多く、放っておくと日常生活が苦しくなります。
- 早く見つけて正しく対処すれば、息切れが楽になり、増悪(急に悪くなること)を減らせます。
どんな人がなりやすい?
- たばこ(現在吸っている・過去に吸っていた)
- 受動喫煙、煙、粉じん・化学物質の職業曝露
- 子どもの頃の肺の病気(肺炎・ぜんそく)や早産、結核の既往
- 家族に肺の病気が多い
「たばこだけの病気」ではありません。吸ったことがない人でも起こります。
症状の出方(あるある)
- 階段・坂道で息切れ。最初は運動のときだけ→だんだん軽い動作でも苦しい
- 朝の咳・たんが増える
- 体力が落ちて動かなくなる → さらに息切れという悪循環に
「年のせいかな?」と思って運動を減らすと、気づきにくくなるので要注意。
ぜんそくとどう違うの?
- ぜんそく:気道が一時的に狭くなる。薬で元に戻りやすい。
- COPD:狭い状態が続く(完全には元に戻りにくい)。
- 大人になってからのぜんそく持ちの方がCOPDっぽい持続的な狭さを残すこともあり、両方の特徴を持つ人もいます(治療の選び方が変わります)。
診断はどうやって決まる?
1) 症状と生活歴の確認
- 息切れ・咳・たん、喫煙歴(何年で1日何本?=パックイヤー)、粉じんや煙の仕事・家庭環境など。
2) 息を「ふーっ」と吐く検査(スパイロメトリー)
- 深呼吸して勢いよく吐くだけ。痛くありません。
- 気管支を広げる気管支拡張薬を使った後でも、「息の通りにくさ」が残っていればCOPDの可能性が高いです。
- 目安:FEV1/FVC(息を最初の1秒でどれだけ吐けるか/全部でどれだけ吐けるか)の比(1秒率といいます)が0.7未満だと「通り道が狭い」と判断します。
*喘息は可逆性といって、気管支拡張薬を使用すると息の吐きやすさが改善します。必ずあるわけではありませんが、可逆性がある場合は喘息らしいと考えます。
3) ほかの病気が隠れていないかチェック
- 胸部レントゲン(心不全・肺炎・間質性肺炎などの除外)
- 血液検査(貧血・甲状腺・心不全のマーカー など)
- 必要に応じてCT(合併症や別の病気を疑うとき)
ポイント:スパイロがいちばん大事。そもそも診断基準が肺機能検査なので肺機能検査が最も重要な検査となります。
検査の結果で何がわかる?
- どのくらい狭いか(重症度):数字で把握します。治療の計画が立てやすくなります。
- 今の症状の強さと過去1年の増悪回数で、初めに使う薬の種類を決めます(息切れが強い?増悪が多い?で選択が変わる)。
「COPDっぽいけど確定ではない」と言われたら?
- 咳・たん・息切れやCTで気道の変化があっても、スパイロでは基準に届かない人がいます。
- その場合でも将来COPDになるリスクが高めなので、禁煙・環境対策、毎年のスパイロ、体力づくりが大切です。
- 現時点では、吸入薬が必ずしも効くとは限らないことが分かっています(薬は症状や増悪で判断)。
★さて、ここで喘息と合併することはないの?と考えたあなたは非常に切れ者です。
喘息とCOPDの合併した病態をACO(asthma-COPD overlap)といいます。喘息(アレルギー性炎症による気道狭窄)とCOPD(タバコなど有害物質による気道狭窄)の両方の特徴を併せ持つ病態の総称です。
日本の診断と治療の手引きでは
次の (1)~(3)の項目をすべて満たす必要がある.
(1) 基本的事項
下記2項目のすべてを満たす.
- 40歳以上
- 慢性気流閉塞 (気管支拡張薬吸入後の1秒率[FEV1/FVC×100]<70%)
(2) COPDの特徴
下記3項目のいずれかを満たす.
- 喫煙歴あるいは同程度の大気汚染曝露 (10 pack-years以上=Brinkmann指数200以上)
10 pack-years以上とは、1日1箱の喫煙なら10年以上、1日2箱の喫煙なら5年以上のことを指す.
- 胸部CTにおける気腫性変化を示す低吸収領域 (LAA : Low Attenuation Area) の存在
CTで撮影した肺を左右で上肺野・中肺野・下肺野の計6つに分割し、それぞれの気腫の程度を各4点満点、計24点満点で合計して評価するGoddard法が主流. 8~15点が中等症、16~24点が重症.
- 肺拡散能障害 (%DLCO<80% または %DLCO/VA<80%)
(3) 喘息の特徴
「1~3のいずれか2項目以上」 または
「1~3のいずれか1項目 かつ 4.その他の特徴の2項目以上」を満たす.
- 変動性 (日内・日々・季節) あるいは発作性の呼吸器症状 (咳・痰・呼吸困難)
- 40歳以前の喘息の既往
- 呼気中一酸化窒素濃度 (FeNO) >35ppb
- その他の特徴
- 通年性アレルギー性鼻炎の合併
- 気道可逆性 (気管支拡張薬吸入により1秒率[FEV1/FVC×100]>12% かつ 1秒量[FEV1]>200mLの改善
気管支拡張薬吸入前後でのFEV1を比較して、改善率および改善量から気道可逆性を判定する.
- 末梢血好酸球>5%あるいは>300/μL
- IgE高値 (総IgEあるいは通年性吸入抗原に対する特異的IgEが高値)
難しいことが書いてますが、喘息っぽい特徴を持った喫煙・既喫煙者というのがわかりやすいイメージでしょうか。喘息と診断されている患者さんでも、COPDと診断されている患者さんの中でも約3割程度の方がACOではないかといわれています。
一般的にコントロールされていない喘息や喘息を合併していないCOPDよりも、呼吸機能の低下が早く、累積生存率が悪い傾向にあるとされています。これは報告で差があり一定の見解は出ていませんが、COPDと同程度に肺機能が低下するのは間違いなさそうです。
重要ことは喘息がある方はたばこは厳禁であるということです。
COPDの病期について
| 病期 | 定義 | |
| Ⅰ期 | 軽度の気流閉塞 | %FEV1 ≧ 80% |
| Ⅱ期 | 中等度の気流閉塞 | 50% ≦ %FEV1 < 80% |
| Ⅲ期 | 高度の気流閉塞 | 30% ≦ %FEV1 < 50% |
| Ⅳ期 | きわめて高度の気流閉塞 | %FEV1 < 30% |
気管支拡張薬投与後の1秒率(FEV1/FVC)70%未満が必須条件
1秒量(FEV1):最初の1秒間で吐き出せる息の量
努力肺活量(FVC):思い切り息を吸ってから強く吐き出したときの息の量
1秒率(FEV1%):FEV1値をFVC値で割った値
対標準1秒量(%FEV1):性、年齢、身長から求めたFEV1の標準値に対する割合
あくまで肺機能検査での分類ですので、症状や日常生活への影響と100%相関するわけではないですが、多くの場合は肺機能が悪くなると症状も強くなります。
COPDは全身の病
COPDを肺の病気と考えていませんか?
- COPDは「肺の病気」であると同時に、全身性炎症を伴う全身疾患。
- 炎症や低酸素、身体活動性の低下などを通じて、全身の臓器に二次的な影響を及ぼす。
- 合併症の有無は 増悪頻度・QOL・生命予後 に強く関わる。
とされており、肺に起きている慢性炎症で全身の病気を引き起こします。ひどい場合には食事ですら息切れのためとることができずに衰弱していきます。COPDに関連した全身の病気をまとめてみました。
🩸 主な全身合併症
| 分類 | 主な内容 | 臨床的意義 |
|---|---|---|
| 栄養障害 | 脂肪量・除脂肪量の減少 | 低体重は死亡リスク上昇。食事・栄養指導が重要。 |
| 骨格筋機能障害 | 筋力低下・筋線維構成変化・酵素活性低下(サルコペニア) | 運動耐容能低下、フレイル化につながる。 |
| 心血管疾患 | 高血圧・心筋梗塞・狭心症・不整脈・脳血管障害 | 予後悪化の主要因。心不全・虚血性心疾患の併存多い。 |
| 骨粗鬆症 | 脊椎圧迫骨折・大腿骨頸部骨折 | ADL・QOL低下、日本人では死亡率増加に関与COPD6_20220726。 |
| 精神疾患 | 不安・抑うつ | 慢性疾患による心理的ストレス、生活制限の影響。 |
| 代謝性疾患 | 糖尿病・メタボリックシンドローム | 全身性炎症・ステロイド・運動不足などが関与。 |
| 消化器疾患 | 胃潰瘍・GERD(逆流性食道炎) | 慢性咳嗽・胸部圧迫・薬剤などが影響。 |
| 睡眠関連疾患 | SAS(睡眠時無呼吸症候群) | 夜間低酸素・日中眠気・心血管負担。 |
| 貧血 | 炎症性サイトカインや栄養不良が関与 | 息切れ・倦怠感の増悪因子。 |
と非常に怖い病気です。そして喫煙は多くの悪性腫瘍と関連が示唆されています。
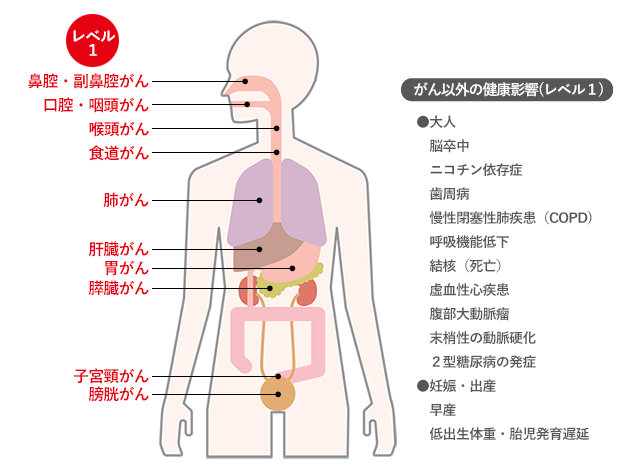
国立がん研究センターのHPからの引用になりますが上記の赤字のがんは強い関連があるとされています。
受診の目安(このチェックに当てはまったら相談を)
- 坂や階段で同年代より息切れが強い
- 3か月以上咳やたんが続く(朝に多い)
- 風邪のあと、咳・たん・息切れが長引く/悪化を年に1~2回以上くり返す
- たばこを10年以上吸っていた/吸っている(やめていてもOK)
- 体重が増えすぎ(活動性低下)または減ってきた
よくある質問
Q. 検査は痛い?時間は?
A. スパイロは息を吹くだけ。数分で終わります。痛みはありません。
Q. 薬で治る?
A. 完全に元に戻すのは難しいですが、息切れを楽にし、増悪を減らすことができます。生活の質が上がります。
Q. 禁煙の効果は?今さらでも意味ある?
A. いつやめても意味があります。進行を明らかに遅らせ、薬の効きも良くなります。
Q. 運動していいの?
A. むしろ**運動(歩行・筋トレ・呼吸リハ)**が重要。息が上がらない範囲から少しずつ。
いまからできること(診断前でもOK)
- 禁煙(家族の受動喫煙対策も)
- 歩く/軽い筋トレを週合計150分めざす(短時間×回数でOK)
- ワクチン:インフル・肺炎球菌・(必要なら)COVID-19
- 体重・栄養管理:痩せすぎ/体力低下は息切れ悪化のサイン
- 咳・たん・息切れ日誌をつける(悪化の早期発見に)
まとめ
- COPDは「息の通り道が細くなる病気」。進行しやすいけれど、早く見つけて対処すれば息切れは楽に、増悪も減らせます。
- 診断のカギはスパイロメトリー(息をフーッと吐く検査)。たばこ経験があり、息切れ・咳・たんが続く人は一度チェックを。
- 治療は 吸入薬+生活習慣(禁煙・運動・ワクチン・栄養) が基本。ゴールは**「息切れを軽く」「増悪を減らす」「日常を取り戻す」**。
- 心血管・骨粗鬆症・筋力低下・不安/抑うつ・睡眠時無呼吸などの全身合併症もセットで管理すると、予後とQOLが上がります。
- 悪化のサイン(息切れの急な増加/たんが増える・色が濃い/発熱)を知り、早めに受診を。
今日からできる3つ
- 禁煙(家族の受動喫煙対策も)
- 歩く・軽い筋トレを毎日少しずつ(合計150分/週を目標)
- ワクチン(インフル・肺炎球菌・必要に応じてCOVID-19/RSV)を主治医と相談
受診の目安
- 3か月以上の咳やたん/階段や坂で同年代より息切れ
- 風邪のあと症状が長引く・年1回以上の増悪
- 10 pack-years以上の喫煙歴(過去でもOK)
すぐ受診・救急相談を
- 会話が途切れるほど苦しい/チアノーゼ(唇や指が青紫)
- 横になれないほどの呼吸困難/高熱+黄色~緑のどろっとした痰
息切れを年のせいにしないことが第一歩。気になる方は、呼吸器内科でスパイロメトリーを受けて、あなたに合った「吸入薬+生活の整え方」を一緒に決めましょう。
当院は京都市伏見区醍醐合場町にある、呼吸器内科を中心とした内科医院です。
京阪バス合場川から徒歩約1分
東西線石田から徒歩約10分
車の場合は六地蔵駅から5分、山科駅から15分、京阪宇治駅からも15分です。
お気軽にご相談ください。
